Caso Clínico
Se presenta el caso de un paciente del sexo femenino, de 23 años de edad, con antecedentes de alergia bronquial, que a finales de Octubre de 2021 comienza con cuadro emético que se prolongó durante varios días por lo cual acudió al hospital Provincial Saturnino Lora de Santiago de Cuba donde se diagnosticó una colecistitis aguda, recibió tratamiento quirúrgico (colecistectomía por cirugía videoendoscópica) el 06/11/2021. No se manifestaron incidentes en el transoperatorio ni en el postoperatorio inmediato. Posteriormente egresada con mejoría de los síntomas. En el hogar comienza nuevamente con vómitos, inicialmente con restos de alimentos y luego biliosos, fundamentalmente matinales. Por tal motivo es llevada de vuelta al hospital y readmitida en el servicio de cirugía el 19/11/2021 con el diagnóstico de postoperatorio complicado por infección urinaria. Al día siguiente comienza a manifestar parestesias y debilidad muscular en las 4 extremidades, inestabilidad para la marcha, diplopía binocular así como cuadro confusional fluctuante. Se realizaron complementarios de urgencia, ultrasonido abdominal, hemograma completo, perfil hepático y renal, todos dentro de límites normales así como Test rápido para COVID 19 que resultó negativo. La ionogasometría arterial mostró hiponatremia e hipopotasemia ligeras que se corrigieron adecuadamente a pesar de lo cual persistió la sintomatología neurológica.
El examen físico del Sistema Nervioso en ese momento era como sigue: Paciente consciente, desorientada en tiempo y espacio. No signos de irritación meningea. Pares craneales: Paresia del VI par craneal bilateral, VIII hipoacusia neurosensorial bilateral. Nistagmo horizontal bilateral. Ataxia que le imposibilita la bipedestación. Dismetría bilateral. Fuerza muscular segmentaria: 5/5 próximo-distal en las 4 extremidades. Hipotonía muscular generalizada. Reflejos osteotendinosos: abolidos en miembros inferiores y disminuidos en los superiores. Sensibilidad superficial y profunda conservada.
Exámenes complementarios:
- Test rápido COVID 19: Negativo
- Hemograma: Leucocitos: 8,4 x 10⁹/L (PMN: 0,68; Linfo: 0,30; Eos: 0,02) Plaquetas: 500 x 10⁹/L.
- Hemoquímica: Glicemia: 4,0 mmol/L; Creatinina: 37 μmol/L; Colesterol: 4,4 mmol/L; TGO: 29 U/L; TGP: 26 U/L; GGT: 91 U/L; Fosfatasa Alcalina: 81 U/L; Bilirrubina: Directa: 3,0 μmol/L; Indirecta: 5,9 μmol/L; Total: 8,9 μmol/L.
- LCR citoquímico: Se observan hematíes crenados. Glucosa: 1,5 mmol/L. Células: 0 x 10⁶/L. Proteínas: 0.50 g/L Pandy negativo.
- TAC de cráneo simple monocorte: No alteraciones encefálicas ni ventriculares. Fosa posterior normal.
- Resonancia Magnética (RMN) encefálica: Los hallazgos se muestran en las figuras 1, 2 y 3 y son compatibles con encefalopatía de Vernicke
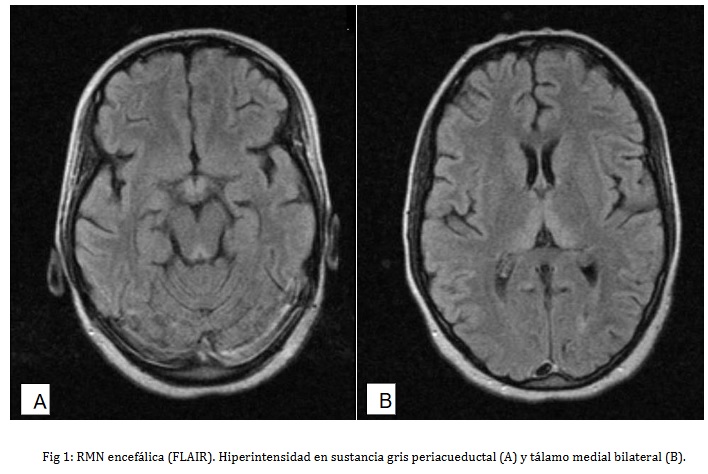
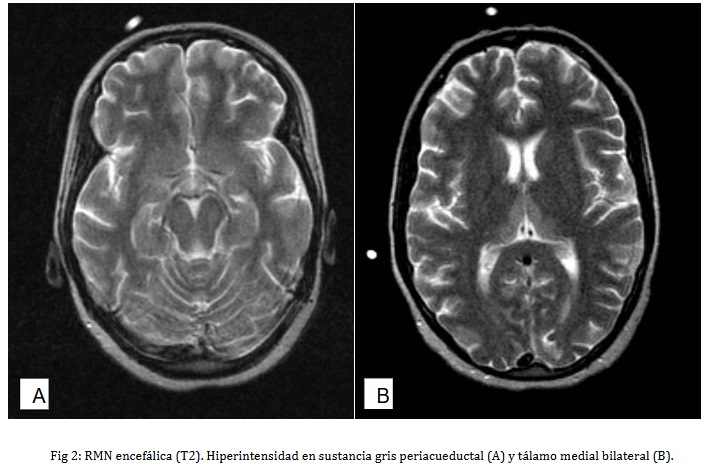
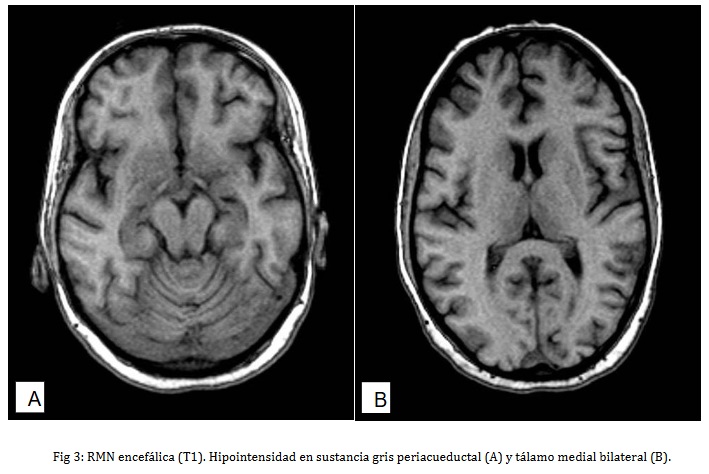
Teniendo en cuenta los datos clínicos se planteó una encefalopatía de Wernicke la cual se corroboró con las imágenes de RMN. Se instauró tratamiento con tiamina a 500 mg intramuscular diaria durante 5 días seguido de 250 mg diaria durante 4 días y a continuación vía oral, lo que mejora significativamente las manifestaciones neurológicas. Recibió además fisioterapia rehabilitadora. Posterior al egreso hospitalario ha llevado seguimiento en la consulta de neurología de su policlínico donde se monitorea el avance de la recuperación. Actualmente aquela ligeras parestesias en miembros inferiores que aparecen esporádicamente, sin alteraciones objetivas al examen físico del sistema nervioso.
Discusión
En el año 1881 Carl Wernicke reportó 3 pacientes que presentaron un cuadro agudo de parálisis de los movimientos oculares, ataxia de la marcha y alteraciones del estado mental, asociado en 2 de los casos con etilismo crónico y malnutrición y una mujer joven con vómitos persistentes tras la ingestión de ácido sulfúrico. Wernicke complementó los elementos clínicos con los hallazgos anatomopatológicos consistentes en hemorragias petequiales a nivel de la sustancia gris de tercer y cuarto ventrículos y del acueducto de Silvio, en lo que denominó "poliocncefalitis hemorrágica superior" (4). Luego se conoció como encefalopatía de Wernicke y durante años se asoció fundamentalmente con el etilismo crónico aunque a posteriori se ha establecido su relación con varias entidades clínicas cuyo denominador común es la deficiencia de tiamina.
Asimismo en Cuba apareció un artículo pionero sobre este tema en la revista "Archivos del Hospital Universitario General Calixto García" de La Habana, citado por González-Quevedo et al (7), bajo el título de "Encefalopatía alcohólica; estudio de un caso con características patológicas de enfermedad de Marchiafava y poliocncefalitis de Wernicke" en el año 1952 rubricado por los profesores Fuste y Rafael Estrada, este último considerado con justicia el padre de las neurociencias cubanas.
Las manifestaciones neurológicas se instalan de forma aguda o subaguda. Generalmente la ataxia de la marcha suele ser la manifestación inicial, a la que se suma en el curso de días o semanas alteración del estado mental. Otras veces la triada clásica (trastorno de los movimientos oculares, ataxia de la marcha y alteración del estado mental) aparece de forma más o menos simultánea. Se plantea que esta triada se observa solo en un tercio de los pacientes¹. Actualmente se puede hacer el diagnóstico de encefalopatía de Wernicke si el paciente presenta al menos dos de los cuatro criterios de Caine. (8)
La manifestación neurológica inicial de nuestra paciente fue la debilidad muscular generalizada que pudo interpretarse en relación con el cuadro emético de varias semanas de evolución con un trastorno hidroelectrolítico (hiponatremia e hipopotasemia ligeros) sin embargo dichos trastornos no eran graves y fueron oportunamente corregidos a pesar de lo cual en el transcurso de horas-días empeoró la debilidad (aunque no se objetivó al examen físico) y aparecieron nuevos síntomas mencionados anteriormente.
Al examen físico del sistema nervioso fue llamativa la disminución bilateral de la audición, lo cual puede ser difícil de evaluar clínicamente en el contexto del estado confusional que presentaba la paciente pues la hipoacusia puede hacer que el cuadro confusional impresione más profundo de lo que realmente es y viceversa, o sea que la confusión enmascare la hipoacusia. En este caso se pudo determinar que la paciente presentaba ambas: hipoacusia y confusión mental fluctuante; esto después de una exploración minuciosa y repetida en múltiples ocasiones.
La hipoacusia en el curso de una encefalopatía de Wernicke no es frecuente, ocurre sobre todo en mujeres jóvenes sin antecedentes de etilismo y generalmente tiene buena respuesta a la reposición parenteral de tiamina (5, 6). El resto de las manifestaciones neurológicas de nuestra paciente son compatibles con los criterios de Caine antes mencionados en cuanto a las anomalías oculomotoras, los signos cerebelosos y las alteraciones del estado mental.
También se plantearon otras entidades a considerar en el diagnóstico diferencial, como el síndrome de Miller Fisher (variante más frecuente del síndrome Guillain Barré), mielinolisis central pontina y también un Ictus del territorio de la circulación posterior. Se descartó el Ictus pues se trata de una paciente joven sin factores de riesgo cardio/cerebrovascular con una progresión de varios días de la sintomatología neurológica y sin toma de otros pares craneales más allá de los nervios abducens y vestíbulo coclear. El síndrome de Miller Fisher se planteó pues la paciente presentaba ataxia, arreflexia osteotendinosa y oftalmoparesia, sin embargo en este síndrome se afectan III, IV y VI pares craneales aunque puede predominar la toma del nervio abducens y por lo general el estado mental está preservado. Además no se encontró disociación albumino-citológica en el estudio citoquímico del LCR de la paciente. En un artículo reciente publicado por García Escudero et al (2) se presentó el caso de una paciente cuyo cuadro se interpretó inicialmente como un Síndrome de Guillain Barré que posteriormente, dada la evolución del cuadro y los estudios realizados se concluyó como una encefalopatía de Wernicke. La mielinolisis central pontina se descartó pues si bien la paciente presentó inicialmente hiponatremia esta fue ligera y se corrigió paulatinamente y además no se encontraron elementos de afectación de la vía piramidal.
Se han planteado múltiples orígenes de la Encefalopatía de Wernicke en pacientes no alcohólicos, todas relacionadas con deficiencia de tiamina. La hiperemesis gravídica, dieta inadecuada, cirugía bariátrica, trastornos gastrointestinales, enfermedad renal aguda y crónica, trastornos psiquiátricos se cuentan entre las más frecuentes (4). Durante la reciente pandemia de COVID-19 se notificaron casos de Encefalopatía de Wernicke que se atribuyeron tanto a la infección en sí misma como a complicaciones derivadas de los diferentes tratamientos aplicados (diálisis, alimentación parenteral prolongada etcétera) (9). En nuestro caso existía el antecedente de un síndrome emético de varias semanas de evolución previo a la instalación del cuadro neurológico.
En cuanto a los exámenes complementarios se practicaron aquellos necesarios para reducir las posibilidades diagnósticas como ya se mencionó. Los estudios de neuroimagen fueron útiles: la TAC de Cráneo no mostró lesiones vasculares u ocupantes de espacio, importante para el diagnóstico diferencial y para la realización segura de la punción lumbar. La RMN encefálica mostró lesiones hipointensas en T1 e hiperintensas en T2 y FLAIR a nivel de tálamo medial y sustancia gris periacueductal que son típicas de la encefalopatía de Wernicke. En la bibliografía consultada se describen otras localizaciones menos frecuentes (10). Un elemento distintivo de nuestra paciente fue la hipoacusia pero no se realizó audiometría, ese estudio requiere la total cooperación del paciente y en nuestro caso la paciente presentaba confusión mental por lo cual el resultado de dicho estudio hubiese estado sesgado por la alteración del estado mental. No se realizó dosificación sérica de tiamina debido a que este examen no se indica de forma rutinaria para el diagnóstico de esta enfermedad pues muchas veces no está disponible (como en nuestro caso) y además no existe una relación directa entre la severidad del cuadro neurológico y los niveles séricos de tiamina. Con respecto a esto último se invoca un factor hereditario en la susceptibilidad a padecer la encefalopatía de Wernicke lo cual explicaría que solo una pequeña parte de pacientes con etilismo crónico y marcados signos de deficiencia nutricional desarrollen la enfermedad (4).
Cabe destacar el tratamiento con dosis altas de Tiamina produjo una mejoría marcada del cuadro neurológico de la paciente aunque al momento del alta hospitalaria y aún en el seguimiento ambulatorio persistían las parestesias en miembros inferiores, pero menos intensas, probablemente en relación con una polineuropatía concomitante. En estos momentos no existe consenso en la comunidad científica en cuanto a la dosis de tiamina. Sobre este particular versa un reciente estudio multicéntrico conducido por Novo-Veleiro y colaboradores (8) donde se evalúan diversas variables que correlacionan la dosis de tiamina, la vía de administración, duración del tratamiento, el tiempo transcurrido desde que aparecieron los primeros síntomas hasta que se comenzó el tratamiento y todo esto en función de la evolución de los pacientes. Lo que sí está demostrado que la dosis de tiamina debe ser lo suficientemente alta para corregir el déficit y rellenar los depósitos y debe comenzarse vía parenteral y previo a la administración de carbohidratos hasta que mejoren los síntomas (1, 4).
El diagnóstico de la encefalopatía de Wernicke es esencialmente clínico y se presenta en múltiples escenarios más allá del etilismo crónico. La triada clásica descrita por Wernicke se presenta tal cual en menos de la mitad de los casos mientras que es más frecuente que los pacientes presenten alguno de los componentes de dicha triada en combinación con otros síntomas de afectación del sistema nervioso, como la hipoacusia en el caso que presentamos. Dado que comparte elementos clínicos con otras enfermedades más frecuentes (Íctus, Síndrome de Guillain Barré entre otros) existe el riesgo de que se retrase el diagnóstico y por consiguiente la instauración de la terapéutica adecuada. La resonancia magnética nuclear se considera el estudio de elección para apoyar el diagnóstico pese a presentar una sensibilidad relativamente baja aunque sí una alta especificidad.
Referencias bibliográficas
- Welsh A, Rogers P, Clift F. Nonalcoholic Wernicke's encephalopathy. Pubmed CJEM. 2016 [citado 15/09/2024];18(4):309-12. Disponible en: https://www.cambridge.org/core/services/aop-cambridge-core/content/view/TDF06F7933071704A30DF7276944FF26/S1481803515000275a.pdf/nonalcoholic-wernickes-encephalopathy.pdf
- García Escudero V, Aguilar Jure L. Encefalopatía de Wernicke en paciente no alcohólica. A propósito de un caso. Medisur. 2019 [citado 15/09/2024];17(6). Disponible en: http://scielo.sld.cu/pdf/ms/v17n6/1727-897X-ms-17-06-875.pdf
- Ortiz Licea Y, Odoardo Aguilar MR, Hernández Carulla D, Rivero Odoardo DR. Encefalopatía de Wernicke como complicación de la hiperemesis gravídica. Rev Cubana Med Milit. 2022 [citado 17/09/2024];51(2). Disponible en: https://revmedmilitar.sld.cu/index.php/mil/article/view/1631/1286
- Ropper AH, Samuels MA, Klein JP, Prasad S. Adams and Victor's principles of neurology. 12 ed. New York: McGraw Hill; 2023. [citado 17/09/2024]. Disponible en: https://dokumen.pub/adams-and-victors-principles-of-neurology-12th-edition-true-pdf-12nbsped-9781264264537-1264264534-9781264264520-1264264526-2022046842-2022046843-9781265435998-1265435995.html
- Ton AN, Jethwa T, Stamper GC, Yenior A. Sensorineural Hearing Loss and Wernicke Encephalopathy: A Case Report and Literature Review. J Audiol Otol. 2021 [citado 17/09/2024];25(1):55-58. Disponible en: https://www.ejao.org/journal/view.php?doi=10.7874/jao.2020.00045
- Xu J, Li F, Xue Y. Acute hearing and visual loss caused by thiamine deficiency. BMC Neurol. 2023 [citado 26/01/2025];23(285). Disponible en: https://bmcneurol.biomedcentral.com/articles/10.1186/s12883-023-03337-w
- González-Quevedo A, Viera LR, Santiesteban Freixas R, Salcedo Cañizares Y, Soya Otero O. La producción científica del profesor José Rafael Estrada González. Rev Cubana Neurol Neurocir. 2021 [citado 9/02/2025];11. Disponible en: https://www.medigraphic.com/pdfs/revcubneuro/cnn-2021/cnns211d.pdf
- Novo Veleiro I, Mateos Díaz AM, Rosón Hernández B, Medina García JA, Muga R, Fernández-Solá J et al. Treatment variability and its relationships to outcomes among patients with Wernicke's encephalopathy: A multicenter retrospective study. Elsevier ClinicalKey. 2023 [citado 9/02/2025];252(110961). Disponible en: https://www.clinicalkey.com/#!/content/playContent/1-s2.0-S03768716230119977returnurl=null&referrer=null
- Branco de Oliveira MV, Galera Bernabé D, Irikura S, Irikura RB, Mendes Fontanelli A, Magno Gonçalves MV. Wernicke Encephalopathy in COVID-19 Patients: Report of Three Cases. Front Neurol. 2021 [citado 26/1/2025];12:629273. https://pmc.ncbi.nlm.nih.gov/articles/PMC7952637/
- Rodríguez Molina D, Saura Cuesta LM, Méndez Ceballos L, Rodríguez Reyes SJ. Diagnóstico por imágenes de un síndrome de Wernicke Korsakoff con estigmas de Marchiafava-Bignami. Medicen Electrón. 2023 [citado 26/01/2025];27(4). Disponible en: http://scielo.sld.cu/pdf/mdc/v27n4/1029-3043-mdc-27-04-e3844.pdf
Conflicto de intereses
Los autores del trabajo declaran no tener conflicto de intereses.
Contribución de autores
Dr. Ernesto Simón Pérez: Conceptualización, análisis formal, investigación, supervisión, visualización, redacción-borrador original, redacción-revisión y edición. (60 %)
Dra. Danelia Velázquez Rivera: Análisis formal, investigación, metodología, visualización, redacción-borrador original, redacción-revisión y edición. (40 %)
Revisor: Dr. C Ricardo Hodelín Tablada
Corrector: Lic. Alexander Brossard Taureaux