MEDISAN 2026;30e5261
Hemicorea post-ictus en una paciente con infarto parietal izquierdo, análisis clínico y fisiopatológico
Hemicorea following stroke in a patient with left parietal infarction: clinical and pathophysiological análisis
1Programa de formación: BAIO/NSPOH, Arbo Unie, Países Bajos.
2Hospital Clínico Quirúrgico Juan Bruno Zayas Alfonso. Santiago de Cuba, Cuba.
3Hospital Nuestra Señora del Rosario / Sanitas Virgen del Mar. Madrid, España.
Autor para la correspondencia: mariuskalescay@gmail.com
Recibido: 16/04/2025
Aprobado: 30/01/2026
RESUMEN
Se describe el caso de una paciente de 67 años que al inicio presentó déficits neurológicos focales en el hemicuerpo izquierdo, horas después desarrolló movimientos involuntarios en el hemicuerpo derecho, con antecedentes de cardiopatía isquémica e hipertensión arterial, una tomografía computarizada craneal reveló un accidente cerebrovascular isquémico trombótico en forma de infarto en los ganglios basales. Tras el tratamiento, se observó una notable reducción de los movimientos involuntarios con recuperación progresiva de la hemiplejia izquierda, mejoría general del estado clínico con disminución de la ansiedad y angustia tanto de la paciente como de sus familiares. Con este caso se ilustra una presentación atípica de hemicorea post-ictus con correlación clínica e imagenológica limitada, relevante para el diagnóstico diferencial neurológico, este trabajo se realizó en el servicio de medicina interna del Hospital Clínico-Quirúrgico Juan Bruno Zayas Alfonso de la ciudad de Santiago de Cuba.
ABSTRACT
This report describes the case of a 67-year-old female patient who initially presented with focal neurological deficits in the left hemibody. Hours later, she developed involuntary movements in the right hemibody. Her medical history included ischemic heart disease and hypertension. Cranial computed tomography revealed an ischemic thrombotic cerebrovascular accident in the form of an infarction in the basal ganglia. Following treatment, a notable reduction in the involuntary movements was observed alongside progressive recovery of the left hemiplegia. The patient's overall clinical status improved, with a decrease in anxiety and distress both for the patient and her family members. This case illustrates an atypical presentation of post-stroke hemicorea with limited clinical and imaging correlation, relevant for neurological differential diagnosis. This work was carried out in the internal medicine service of the Juan Bruno Zayas Alfonso Clinical-Surgical Hospital in the city of Santiago de Cuba.
Introducción
La corea es un trastorno hipercinético del movimiento, caracterizado por movimientos involuntarios, rápidos, irregulares y fluidos, que migran de manera impredecible entre distintas regiones del cuerpo, que afecta extremidades, tronco, cuello o cara.^(1,3)^ El término proviene del latín choreus, y este del griego χορεία, que alude a una "danza en círculo", y hace referencia a la naturaleza coreográfica de estos movimientos.^(2)^
Una de las variantes clínicas más características es la hemicorea, la cual se define como una manifestación unilateral de movimientos involuntarios que aparecen de forma súbita y asimétrica, que afecta de manera imperante los segmentos distales de un hemicuerpo, su intensidad tiende a aumentar en contextos de estrés emocional y por el contrario, disminuye durante el sueño, en reposo o al ejecutar movimientos voluntarios, el hemicorea-hemibalismo es el trastorno del movimiento más común después de un accidente cerebrovascular.^(1,2)^
Desde el punto de vista fisiopatológico, la corea se asocia con una disfunción de los ganglios basales,^(2,4)^ un conjunto de núcleos de sustancia gris profunda que intervienen en el control motor mediante un delicado equilibrio entre señales excitatorias e inhibitorias. Aunque los mecanismos exactos aún no se comprenden por completo, se postula que existe una alteración funcional en las redes que conectan estructuras subcorticales con áreas corticales motoras y premotoras.^(4,5)^ Sin embargo, sigue sin esclarecerse cuál de estos componentes desempeña una función predominante en la génesis del fenómeno coreico.^(5,6)^
En la mayoría de los casos, la hemicorea se origina a partir de lesiones profundas contralaterales, localizadas en estructuras como el núcleo subtalámico, el cuerpo estriado o el tálamo.^(7,8)^ No obstante, también se han descrito casos menos frecuentes en los que la hemicorea se asocia a infartos isquémicos localizados en la sustancia blanca profunda o incluso a la corteza motora.^(4,5)^
Las etiologías son diversas e incluye enfermedades autoinmunes, infecciosas, metabólicas, neurodegenerativas, efectos adversos farmacológicos y en particular, eventos cerebrovasculares agudos. A pesar de esta amplia gama de causas, los trastornos hipercinéticos del movimiento secundarios a infarto cerebral agudo siguen siendo infrecuentes. En particular, la incidencia de hemicorea post-ictus isquémico se estima en 1--4 % de los casos.^(2,8,10)^
Este dato subraya la importancia de considerar el origen vascular en el diagnóstico diferencial de los movimientos involuntarios unilaterales, por lo tanto, las imágenes vasculares son esenciales, en especial en pacientes con factores de riesgo cerebrovascular conocidos.^(10)^
Por lo antes narrado, el objetivo de este trabajo es describir una presentación clínica atípica de hemicorea post-ictus asociada a una lesión cortical isquémica, analizar su correlación clínico-imagenológica y resaltar su relevancia en el diagnóstico diferencial neurológico.
Caso clínico
Se presenta el caso de una paciente femenina de 67 años, de raza negra, ama de casa, residente en un entorno urbano, con antecedentes médicos significativos de hipertensión arterial, cardiopatía isquémica y hábito de tabaquismo en el pasado, al momento de la evaluación, la paciente se encontraba bajo tratamiento farmacológico con corinfar (nifedipina) 30mg, digoxina 0,25mg, hidroclorotiazida 12,5 mg por día, nitropental 10 mg cada 12 horas.
El cuadro clínico se inició el día del ingreso, con la aparición súbita de hemiparesia izquierda. En las horas siguientes, se agregaron movimientos involuntarios de tipo coreicos en el hemicuerpo derecho, acompañados de disartria progresiva, así mismo, presentó cifras elevadas de presión arterial, las cuales respondieron de manera gradual a la medicación antihipertensiva, dada la progresión de los síntomas neurológicos, se decidió su hospitalización para estudio y tratamiento.
Examen físico al ingreso
En la evaluación cardiovascular, la paciente presentó cifras tensionales de 180/120 mmHg. Al examen neurológico se encontraba consciente y orientada en tiempo, espacio, persona y responde al interrogatorio con lenguaje disártrico, se observaron movimientos coreicos en el hemicuerpo derecho, caracterizados por ser rápidos, breves, irregulares, explosivos, no rítmicos, incoordinados e incontrolables. Dichos movimientos aumentaban con la actividad voluntaria y las emociones, y cesaban durante el sueño. La afectación incluía cara, extremidad superior e inferior derecha e interfería además con la masticación y deglución. Se documentó hipotonía muscular en el hemicuerpo derecho y hemiplejia proporcional izquierda. No presentaba rigidez de nuca ni signos meníngeos y tampoco pupilas isocóricas o reactivas. El resto del examen físico (valoración de la marcha, la taxia, la praxia, la motilidad, los reflejos, la sensibilidad y los pares craneales, no pudo ser evaluado de forma íntegra debido al estado clínico general de la paciente.
Exámenes complementarios
Laboratorio clínico: Hemoglobina: 90 g/L; leucocitos: 7,6×10⁹/L (neutrófilos 53 %, linfocitos 45 %, eosinófilos 0,2 %); velocidad de sedimentación globular: 36 mm/h; glicemia: 4,3 mmol/L; creatinina: 129 µmol/L. Perfil lipídico: colesterol total 3,3 mmol/L; triglicéridos: 0,92 mmol/L. Prueba del frío: negativa. Coagulograma: tiempo de protrombina: 12 s (control: 15 s); TTPA: 26 s.
En el electrocardiograma los resultados fueron: Taquicardia sinusal con eje desviado a la izquierda, bloqueo de la rama anterior izquierda y pérdida del patrón septal (rS en derivaciones DII, DIII y aVF).
La radiografía de tórax (PA) mostró: Cardiomegalia a expensas del ventrículo izquierdo. Aorta elongada con signos de ateromatosis. Sin alteraciones pleuropulmonares.
El ecocardiograma transtorácico reveló: Diámetro sistólico del ventrículo derecho: 28 mm; aorta: 28 mm; aurícula izquierda: 31 mm; apertura valvular aórtica: 20 mm; septum interventricular: 14 mm; volumen telediastólico del ventrículo izquierdo: 41 mm; pared posterior: 9 mm; volumen telesistólico: 22 mm. Doppler color y continuo: regurgitación aórtica leve, insuficiencia mitral trivial, disfunción diastólica grado I. Fracción de eyección ventricular izquierda (FEVI): 77 %. Cavidades cardíacas de tamaño conservado, leve hipertrofia septal, contractilidad global y segmentaria preservada. Calcificación en la válvula aórtica sigmoidea, sin limitación significativa de la apertura y con incompetencia valvular ligera. Diagnóstico final: Cardiopatía hipertensiva grado II.
Estudios imagenológicos
La tomografía computarizada (TAC) de cráneo, realizada de 6--8 horas después del inicio de los síntomas y una vez alcanzada la estabilización hemodinámica de la paciente, evidenció una lesión hipodensa (figura) de 16×13 mm, con una densidad de 29 UH, localizada en la región parietal alta izquierda, compatible con un infarto isquémico subagudo en el territorio de la división superior de la arteria cerebral media izquierda. Se identificó además un infarto lacunar antiguo en los núcleos basales del hemisferio derecho. No se observaron desviaciones del sistema ventricular ni signos de hipertensión intracraneal. El tronco encefálico y el cerebelo presentaban morfología conservada según se observa en la figura.
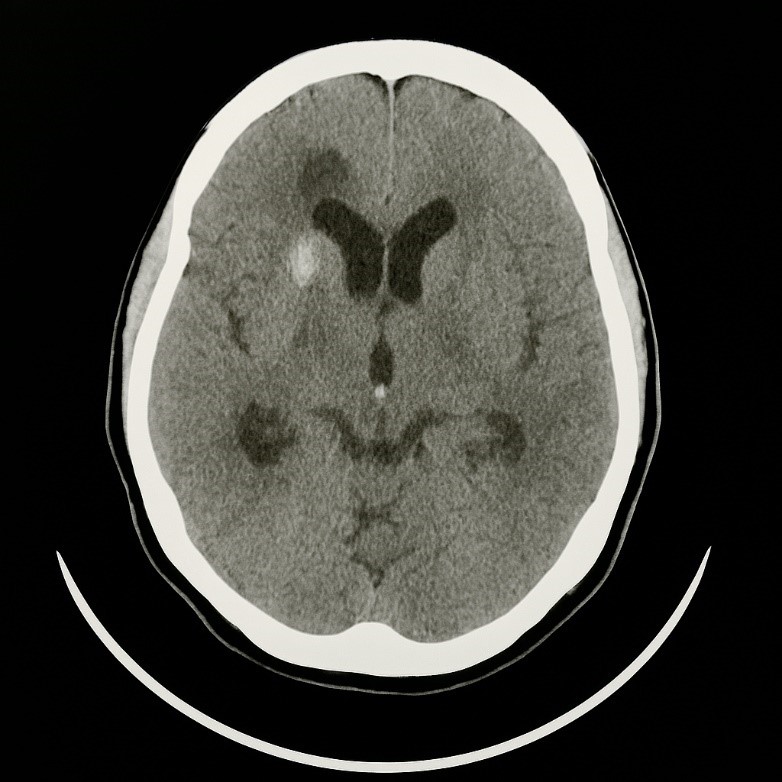
Tratamiento y evolución
Durante la hospitalización se mantuvo el tratamiento antihipertensivo habitual y de acuerdo con el protocolo para el ictus isquémico, se inició tratamiento antiagregante con ácido acetilsalicílico a una dosis de 125 mg/día. Tras el inicio del tratamiento se observó una reducción progresiva de los movimientos involuntarios, junto con una mejoría gradual de la fuerza en el hemicuerpo izquierdo y del lenguaje.
A los cinco días del ictus, en la exploración neurológica se constató que la paciente se encontraba consciente, con un lenguaje disártrico, una discreta recuperación parcial de la fuerza muscular izquierda y una leve disminución de los movimientos coreicos. El resto de la exploración neurológica no pudo completarse debido a la escasa cooperación de la paciente.
Por la evolución clínica favorable, se observó una notable disminución de la angustia en la paciente y sus familiares, ante la estabilidad hemodinámica alcanzada, la ausencia de complicaciones y la evidente mejoría clínica, se decidió no realizar una segunda tomografía computarizada de control, optándose por un seguimiento clínico-neurológico ambulatorio.
Comentarios
La hemicorea es una manifestación neurológica poco frecuente en el contexto de un accidente cerebrovascular isquémico agudo. Diversos estudios han estimado una incidencia aproximada del 0,54 % tras un ictus, según Dong H y otros autores.^(3)^
La hemicorea se ha asociado con lesiones en los ganglios basales, en particular en el núcleo lenticular, el tálamo y el núcleo subtalámico (STN), este último considerado como el foco patognomónico del cuadro clínico. No obstante, la literatura más reciente ha ampliado de manera significativa esta perspectiva, cada vez son más los estudios que describen casos de hemicorea originados en lesiones corticales puras, incluso en ausencia de afectación estructural profunda, lo cual desafía el paradigma tradicional.^(2,4)^
Una de las hipótesis más aceptadas sugiere una hipoperfusión funcional en estructuras profundas, no visible en la neuroimagen convencional, pero que altera la regulación de los circuitos motores inhibitorios.^(2,4)^ Otra teoría propone la disfunción de la vía hiperdirecta que es una conexión excitatoria entre la corteza y el núcleo subtalámico (STN), en la que la disminución de la señal cortical afecta la inhibición ejercida por el globo pálido interno, y facilita así la aparición de movimientos coreiformes.^(5,6)^
Nuestra paciente presentó hemicorea derecha (contralateral), acompañada de hemiplejía izquierda (ipsilateral) y disartria, en el contexto de un infarto isquémico en el territorio de la arteria cerebral media(ACM) izquierda. A primera vista, se evidencia una incongruencia clínica relevante, la neuroimagen (TAC craneal) mostró una lesión localizada en la rama superior parietal izquierda de la ACM que desde un punto de vista anatomo-funcional, dicha región se asocia con funciones somatosensitivas, por lo que el hallazgo clínico previsto sería una hemihipoestesia contralateral, más que una hemiplejía.
Este hallazgo plantea un desafío diagnóstico: ¿cómo explicar el déficit motor observado si la topografía indica un predominio sensitivo?. Una hipótesis aceptable es que el estado clínico inicial de la paciente, caracterizado por dificultad en la colaboración activa y lenguaje disártrico, pudo haber limitado la exploración completa de la sensibilidad superficial y lleva a una subestimación de los signos sensitivos y a su vez una sobreinterpretación del componente motor.
Además, debe considerarse la limitación inherente del método diagnóstico utilizado. La tomografía axial computarizada (TAC), aunque útil en contextos agudos, tiene una sensibilidad reducida para detectar infartos isquémicos pequeños y recientes, en particular a estructuras profundas como los ganglios basales.^(2,4)^ Por tanto, no puede descartarse la presencia de una lesión concomitante a nivel del núcleo lenticular o del brazo posterior de la cápsula interna, que sí podría justificar tanto la hemiplejía como la hemicorea contralaterales.
De igual forma, no se puede excluir la posibilidad de múltiples lesiones isquémicas pequeñas, localizadas en distintas áreas (por ejemplo, corteza frontal derecha o ganglios basales izquierdos), que solo hubiesen sido visibles mediante resonancia magnética (RM). Este tipo de patrón multifocal ha sido reportado con anterioridad en la literatura.^(3,8)^ En este contexto, el hallazgo en la TAC (infrecuente pero visible) correspondería a la lesión parietal izquierda, mientras que otras lesiones clínicas relevantes pudieron haber pasado desapercibidas debido a las limitaciones de esta técnica.
La presentación clínica es compatible con lo descrito en casos similares, a pesar de estas barreras diagnósticas, la hemicorea se manifiesta aun con lesiones corticales y donde la disfunción de vías córtico-subcorticales o mecanismos funcionales, como la hipoperfusión no visible en imágenes convencionales, ha sido propuesta como explicación fisiopatológica.^(2,4,5)^ Por lo tanto, ante manifestaciones motoras atípicas post-ictus, se requiere un enfoque diagnóstico amplio y una correlación clínica-imagenológica cuidadosa.
A modo de conclusión la hemicorea debe considerarse dentro del diagnóstico diferencial de los movimientos involuntarios post-ictus, incluso cuando la neuroimagen solo revela lesiones corticales, aunque la fisiopatología exacta permanece elusiva de manera parcial, la evidencia actual apoya la participación de estructuras profundas y corticales, así como de alteraciones funcionales transitorias no siempre visibles por TAC. El reconocimiento clínico precoz, combinado con una evaluación neurológica detallada y el uso de técnicas de imagen más sensibles como la RM, podría mejorar la precisión diagnóstica y optimizar el manejo terapéutico de estos pacientes.
Referencias bibliográficas
- Rajput A, Noyes E. Corea, atetosis y hemibalismo. MSD Manual en español. 2024 [citado 7/04/2025]. Disponible en: https://www.msdmanuals.com/es/hogar/enfermedades-cerebrales-medulares-y-nerviosas/trastornos-del-movimiento/corea-atetosis-y-hemibalismo
- Gulati K, Joutsa J, Rodríguez-Porcel F, Wagle Shukla A, Pandey S. Capítulo dos-Trastornos del movimiento en el accidente cerebrovascular y trastornos vasculares. En: Pramod Kumar, Ali Shalash. Movement Disorders in Neurology and Systemic Disorders. 2024[citado 7/04/2025];8: 29-61. Disponible en: https://pmc-ncbi-nlm-nih-gov.translate.goog/articles/PMC3468879/?_x_tr_sl=en&_x_tr_tl=es&_x_tr_hl=es&_x_tr_pto=tc
- Dong H, Zhao J, Lee KY, Shen G. Hemicorea secundaria a infarto temporal aislado con estenosis severa de la arteria cerebral media: reporte de caso y revisión de la literatura. BMC Neurol. 2023[citado 7/04/2024];23(1):186. Disponible en. https://pmc.ncbi.nlm.nih.gov/articles/PMC10165799/pdf/12883_2023_Article_3230.pdf
- Martínez-Rubio C, Kreinter-Rosenbaum H, Moutran-Barroso H. Hemibalismo y hemicorea secundarios a un ataque cerebrovascular isquémico insular, una presentación inusual: reporte de caso. Neurología Argentina. 2020[citado 7/04/2025];12(3):207-11. Disponible en. https://www.sciencedirect.com/science/article/abs/pii/S1853002820300446
- Wei J, Zhang Y. Hemicorea en un paciente con infarto cortical ipsilateral: reporte de un caso. BMC Neurol. 2021[citado 20/06/2025];21:420. Disponible en. https://pmc.ncbi.nlm.nih.gov/articles/PMC8555348/pdf/12883_2021_Article_2420.pdf
- Liu Y, Zhou J, Wang X, Zhang J, Zhang Y, Zhou M. Infarto cerebral en el centro semioval con presentación de hemicorea: reporte de caso y revisión de la literatura. Front Neurol. 2023 [citado 20/07/2025];14: 1249464. Disponible en. https://pmcncbnlmnihgov.translate.goog/articles/PMC10642239/?_x_tr_sl=en&_x_tr_tl=es&_x_tr_hl=es&_x_tr_pto=tc
- Li ZS, Fang JJ, Xiang XH, Zhao GH. Hemicorea debida a infarto talámico ipsilateral: reporte de caso. World J Clin Cases. 2021[citado 26/04/2025];9(19):5287-93. Disponible en. https://pmc-ncbi-nlm-nih-gov.translate.goog/articles/PMC8283608/?_x_tr_sl=en&_x_tr_tl=es&_x_tr_hl=es&_x_tr_pto=tc
- Pineda JP, Tolosa JM. Accidente Cerebrovascular Isquémico de la Arteria Cerebral Media. Revista Repertorio de Medicina y Cirugía. 2022[citado 27/08/2025]. Disponible en. https://revistas.fucsalud.edu.co/index.php/repertorio/article/view/1104/1950
- Martínez CF, Kreinter-Rosenbaum H, Moutran H. Hemibalismo y Hemicorea secundarios a un ataque cerebrovascular isquémico insular, una presentación inusual: reporte de caso. Universidad El Bosque. 2020[citado 12/11/2025]. Disponible en. https://repositorio.unbosque.edu.co/items/df7b2037-3c71-4649-beea-8a59bcb7336c
- Rodríguez Pupo JM, Díaz Rojas Y V, Paz Torres Elena M, Nápoles Riaña D, Garcés Roja E. Presentación de dos pacientes con hemicorea vascular. CCM. 2013[citado 22/04/2025];17(1):105-06. Disponible en: http://scielo.sld.cu/pdf/ccm/v17n1/ccm19113.pdf
Declaración de conflicto de intereses
Los autores declaran que no hay conflicto de intereses.
Contribución de los autores
Dra. Mariuska Lescay Caballero: conceptualización, investigación, procesamiento estadístico, interpretación de resultados, redacción (60 %).
Dr. Eladio Francisco Vicente Odio: análisis formal, redacción borrador original (20 %).
Dr. Leonides Canuet Delis: análisis formal, redacción borrador original (20 %).
Revisores: Dr. C Ricardo Hodelín Tablada, MSc Ariatna Galano Estévez.
Corrector: MSc. Delaine Núñez Carbonell.