MEDISAN 2025;29
Manifestaciones epidemiológico-comparativas en personas heterosexuales que viven con VIH/sida en Santiago de Cuba
Epidemic-comparative manifestations in heterosexual people that live with the HIV/AIDS in Santiago de Cuba
1Universidad de Ciencias Médicas. Santiago de Cuba, Cuba.
2Hospital Provincial Saturnino Lora. Santiago de Cuba, Cuba.
3Dirección Provincial de Higiene Epidemiología y Microbiología. Santiago de Cuba, Cuba.
Autor para la correspondencia: Correo electrónico: ventura@infomed.sld.cu
Recibido: 18/08/2025
Aprobado: 12/11/2025
RESUMEN
Introducción: Las consideraciones actuales con relación a la heterosexualidad y la epidemia de VIH/sida son complejas a nivel mundial y con matices diversos en cada región, que depende del contexto social y cultural.
Objetivo: Caracterizar las manifestaciones epidemiológicas de la población heterosexual con VIH/sida según descriptores seleccionados.
Métodos: Se realizó un estudio observacional, descriptivo y transversal, con estrategia longitudinal, para caracterizar a las personas con nueva infección por VIH/sida, de ambos sexos, con orientación sexual heterosexual, con un enfoque comparativo en los hombres que tienen sexo con otros hombres, según las diferentes variables seleccionadas, durante el decenio de 2013 al 2022. Para el procesamiento de los resultados se emplearon el promedio y la desviación estándar. La información se presentó mediante métodos estadísticos, gráficos y matemáticos.
Resultados: La heterosexualidad se erigió con un patrón de variabilidad diferente a lo esperado, observándose incremento porcentual significativo entre los años extremos de la serie, a expensa de las mujeres en edades jóvenes e intermedias de la vida, solteras, sin vínculo laboral, con preeminencia de practicar sexo transaccional. El debut clínico del sida y la precariedad inmunológica constituyó un problema de salud. La variación porcentual de los fallecidos y la tendencia comparativa fue superior en los HSH, con un patrón de variabilidad y monto de muerte superior en los heterosexuales.
Conclusiones: La heterosexualidad se erige como un patrón de variabilidad diferente de la población considerada de mayor vulnerabilidad.
ABSTRACT
Introduction: The current considerations with relationship to the heterosexuality and the epidemic of HIV/AIDS are complex at world level and with diverse shades in each región, that depends off social and cultural context.
Objective: To characterize the heterosexual population's epidemic manifestations with HIV/AIDS according to selected describers.
Methods: An observational, descriptive and traverse study, was carried out with longitudinal strategy, to characterize the people with new infection for HIV/AIDS, of both sexes, with heterosexual orientation, with a comparative focus in the mens that have sex with other mens, according to the different selected variables, during the decade of 2013 to 2022. For the prosecution of the results the average and the standard deviation were used. The information was presented by means of statistical, graphics and mathematical methods.
Results: The heterosexuality was raised with a pattern of variability different to the waited, observing a significant percentage increment among the extreme years of the series, to the women's expense in young ages and intermediate of the life, single, without labor bond, with preeminence to practice transactional sex. The clinical debut of the AIDS and the immunologic precariousness constituted a health problem. The percentage variation of the deceaseds and the comparative tendency was superior in the HSH, with a pattern of variability and amount of superior death in the heterosexuals.
Conclusions: The heterosexuality is raise as a pattern of different variability in the population with more vulnerability.
INTRODUCCIÓN
El virus de inmunodeficiencia adquirida, más conocido como (VIH), puede infectar a personas de cualquier edad, sexo, raza o clase social. Con el advenimiento de los diferentes grupos de fármacos que componen el tratamiento antirretroviral (TARV), la infección por VIH se considera actualmente una enfermedad crónica controlable y se ha reducido la mortalidad en América Latina en 28,0 % desde 2010.1,2 El síndrome de inmunodeficiencia adquirida (sida) continúa siendo un problema sanitario a nivel mundial, como consecuencia del comportamiento del tejido social más vulnerable.
Según estimaciones realizadas por la Organización Mundial de la Salud, el VIH/sida ha cobrado 42,3 millones de vidas hasta el cierre del 2024, cifras estas aún preocupantes para las decisiones estratégicas en función del bienestar de la sociedad.2
Es conocido que 1,3 millones de personas adquieren el VIH cada año, la mayoría por contacto heterosexual.3 A partir de este criterio, la literatura científica explicita los cambios significativos en los modos de transmisión del VIH y expone que la proporción de transmisión heterosexual ha aumentado en los últimos años, con diferentes características sociodemográficas que incluyen la edad, el sexo, el estado civil y el nivel educativo, entre otras variables.4
Con respecto a ello, para Dong Z et al.,4 las distintas vías de transmisión tienen particularidades especiales y factores de riesgo variados, por lo que consideran que las estrategias de prevención y control del VIH/sida para la transmisión heterosexual deben formularse y reformularse en función de los distintos modos de transmisión.5
A nivel mundial, 70,0 % de los casos de infección por el VIH son por transmisión heterosexual. En Brasil, este tipo de transmisión también se presenta como el principal medio de infección por el VIH en las mujeres y como la segunda mayor categoría de exposición para los hombres, con 36,9 % de los casos.6
En África se conoce que la transmisión es predominantemente por contacto heterosexual, mientras que en gran parte de las otras regiones del mundo se produce predominantemente en hombres que tienen sexo con hombres (HSH).7
Los HSH en Estados Unidos constituyen la población de mayor riesgo afectada por el VIH. Centros para el Control y la Prevención de Enfermedades han publicado que los HSH adolescentes y adultos representaron 67,0 % de los nuevos diagnósticos de infección por el VIH en la nación y los territorios dependientes, mientras que el contacto heterosexual 22,0 %. 8 Sin embargo, estudios realizados por Gandhi M et al.,9 manifiestan que a nivel mundial la transmisión heterosexual es el modo más común de transmisión tanto en hombres como en mujeres. En este sentido, consideran que el mayor riesgo de transmisión por relaciones heterosexuales puede deberse a factores como el estado general de salud, la presencia de úlceras genitales, la relativa ausencia de circuncisión masculina, el número de parejas sexuales y los diferentes serotipos del VIH.
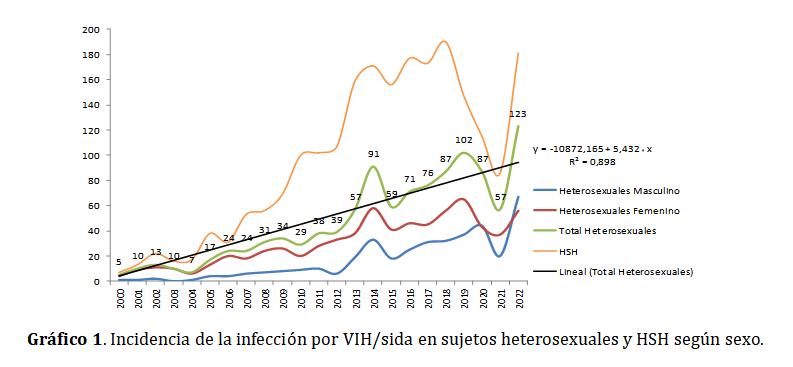
América Latina, el Caribe y Cuba muestran los HSH con una elevada prevalencia de la infección por el VIH, estimaciones realizadas señalan que el riesgo de contraer el VIH/sida es 6 veces mayor en este grupo que entre los varones heterosexuales,10 por lo que es conocido que en Cuba el patrón epidemiológico predominante es masculino con 80,4 %, los HSH representan 81,6 % de los casos varoniles y más de 70,0 % del total de diagnosticados.11,12
De igual forma, la provincia de Santiago de Cuba, exhibe un incremento en la transmisión de nuevos casos en la población masculina en adultos entre 30 y 39 años de edad.13
Estudios realizados en el municipio de Palma Soriano, en Santiago de Cuba, identifican el predominio de personas heterosexuales con diagnóstico de sida, (heterosexuales 39,6 % versus homosexuales 31,1 %), seguido de bisexuales (29,2 %).11
Según el Plan Estratégico Nacional para la prevención y control de las ITS, el VIH y las hepatitis, las tasas de incidencia y de detección acumulada de VIH/sida de mayor prevalencia corresponden a La Habana y a Santiago de Cuba,12 lo que motivó la realización de este estudio en un grupo que, si bien no está considerado como vulnerable, es de gran importancia la observación, indagación y la presencia de las manifestaciones de esta enfermedad infecciosa, para la oportuna toma de decisiones estratégicas desde el punto de vista preventivo-educativo.
Consecuentemente, en base al análisis y a los argumentos emitidos con anterioridad sobre el tema y teniendo en cuenta que entre las líneas estratégicas del PEN se encuentra el fortalecimiento de las investigaciones biomédicas, epidemiológicas y sociales sobre la mortalidad, las enfermedades avanzadas y el diagnóstico tardío, entre otras,12 es que se plantea la necesidad cognoscitiva de caracterizar, desde el punto de vista epidemiológico e inmunológico, la población heterosexual que vive con el VIH/sida en la provincia de Santiago de Cuba, su incidencia, la carga de mortalidad y la tendencia del fenómeno desde un enfoque comparativo, con la subpoblación de los HSH.
MÉTODOS
Se realizó un estudio observacional, descriptivo y transversal, con un componente longitudinal (tendencia), llevado a cabo en personas con nueva infección por VIH/sida, de ambos sexos, con orientación sexual heterosexual y en los HSH, residentes en la provincia de Santiago de Cuba, en el periodo comprendido desde enero de 2013 hasta el mes de diciembre de 2022.
El dato primario se obtuvo de la base de datos provincial, resguardada en el Centro provincial de Higiene, Epidemiología y Microbiología del territorio. Se creó una base de datos en soporte digital. El procesamiento de la información se llevó a cabo de forma computadorizada, mediante el programa informático SPSS/PC®, versión 21.0. Para el procesamiento y análisis de los resultados se emplearon el promedio y la desviación estándar para las variables cuantitativas y el porcentaje y la razón, como medidas de resumen para las variables cualitativas. Se computaron intervalos de confianza de 95,0 % (I.C 95,0 %), así como la diferencia porcentual de proporciones.
La presentación de la información se realizó mediante métodos gráficos y matemáticos. Para este último se ajustó un modelo de regresión lineal simple (modelo de la línea recta), donde la variable definida como «independiente» fue el tiempo (en años) y la «dependiente» los nuevos casos de infección (incidencia). Se precisó como medida de bondad del ajuste la magnitud absoluta del coeficiente de Determinación (R2). Se consideró un buen ajuste del modelo la estimación de valores iguales o superiores al 85,0 %. La tendencia comparativa de la mortalidad se realizó mediante la utilización de métodos gráficos de análisis (gráfico aritmético simple). Para ambas observaciones el horizonte temporal correspondió al periodo 2000 y 2022. Se utilizó para el análisis de la mortalidad la prueba de comparación de proporciones para muestras independientes (estadígrafo Z).
Se realizó el estudio teniendo en cuenta el respeto absoluto a los principios bioéticos básicos.
RESULTADOS
En la tabla 1 se observa que la incidencia del VIH/sida fue preponderante para el quinquenio 2018-2022 (56,8 %), con predominio del sexo femenino en ambos quinquenios de análisis, con 63,9 % y 56,3 % de pacientes femeninas, respectivamente. Referente a los grupos de edades, la preeminencia se estimó para los estratos de 15-24 años y 25-34 años, en ese orden; distribución porcentual, donde para el primer grupo etario el peso porcentual lo obtuvieron las féminas (33,1 %) y para el de 25-34 años destacaron los hombres, con 35,8 %. Fueron relevantes también los grupos etarios subsiguientes, pero en menor cuantía porcentual en hembras y varones. Hubo predominio del estado civil «soltero» para ambos sexos, (67,8 % de la muestra).
De entre los pacientes, 40,2 % tenían nivel escolar preuniversitario; así como el 43,6 % de los mismos no tenían ocupación laboral alguna al momento del diagnóstico, fundamentalmente en los pacientes del sexo femenino que alcanzan 55,6 %. Se destaca que 9 de cada 10 pacientes no presentaron debut clínico en el periodo de análisis (92,1 %) y sólo se identificó esta característica en (19,1 %) de las personas que practican sexo transaccional (PPST) (18,6 % en las mujeres y 19,7 % en los varones).
Tabla 1. Distribución de frecuencias de los diagnósticos en la población heterosexual que vive con VIH/sida según variables epidemiológicas seleccionadas

En la tabla 2 la estimación de la mediana de los linfocitos T CD4+ fue de 421 células/mm3 en el sexo femenino, con valor máximo de 3666 células/mm3, mientras que en el masculino fue de 411 células/mm3 (valor máximo de 1347). De igual forma, la estimación del porcentaje máximo de linfocitos T CD4+ fue de 71,0 % para las féminas y 62,0 % para los varones, respectivamente.
Referente a la carga viral por sexos, se evidenció una mediana de 20 copias/ml en femeninas y enfermos masculinos y valores mínimos de 20 copias copias/ml en ambos sexos.
Se identificó que 68,2 % de la población heterosexual se encontraban en supresión viral, de ellos 13,4 % alcanzaron tener carga viral indetectable. En cuanto a los HSH lograron alcanzar 66,2 % de supresión viral y 52,8 % de los mismos carga viral indetectable.
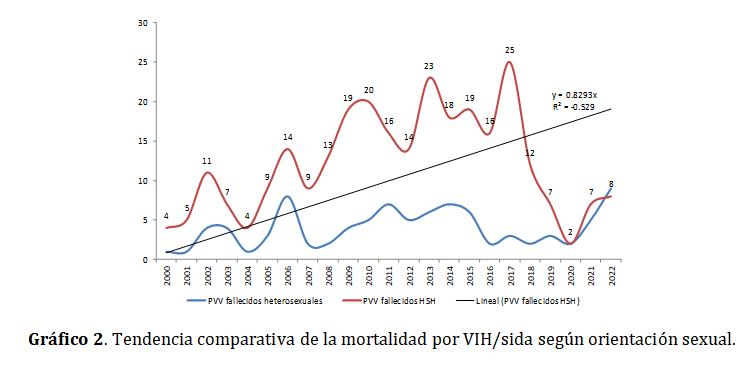
La tabla 3 precisa que para ambos quinquenios la mortalidad fue superior en el grupo de enfermos HSH en relación con los heterosexuales, con valor porcentual de 12,1 % versus 6,9 % en el primer quinquenio y 5,0 % versus 4,6 % en el segundo, respectivamente. La diferencia porcentual del incremento de la mortalidad para ambos quinquenios en la subpoblación de enfermos HSH, en relación con la subpoblación heterosexual fue de 43,0 % para el quinquenio 2013-2017 y 8,0 % para el segundo.