MEDISAN 2026;30e5530
Factores asociados a la mortalidad en pacientes críticos con COVID-19 sobreinfectados por microorganismos carbapenémicos resistentes
Factors associated with mortality in critically ill patients with COVID-19 overinfected due to carbapenem resistant organisms
1Subred Sur. Hospital El Tunal, Bogotá, Colombia.
2Hospital Provincial Docente Saturnino Lora. Santiago de Cuba, Cuba.
3Universidad CES, Universidad Del Rosario, Colombia.
Autor para la correspondencia: Correo electrónico: ocobianc83@gmail.com
Recibido: 7/01/2026
Aprobado: 19/01/2026
RESUMEN
Introducción: Los bacilos gram negativos constituyen los más relacionados con sobreinfección bacteriana en pacientes críticos con COVID-19. La multiresistencia, en las UCI, emerge como desafío médico.
Objetivo: Identificar factores sociodemográficos, epidemiológicos, clínicos, microbiológicos y terapéuticos asociados a la mortalidad, en pacientes, sobreinfectados por bacilos gram negativos resistentes a carbapenémicos (BGNRC), en el hospital El Tunal.
Métodos: Estudio observacional, de corte transversal analítico, en 150 pacientes críticos infectados por COVID-19, con sobreinfección por BGNRC, en el período marzo 2020 a marzo 2022, los datos se obtuvieron de los registros clínicos de los pacientes y del sistema automatizado Phoenix M50, que proporcionó los aislamientos de BGNRC. Se empleó la Regresión de Cox para identificar factores asociados a la mortalidad, y las Curvas de Kaplan-Meier, para análisis de supervivencia.
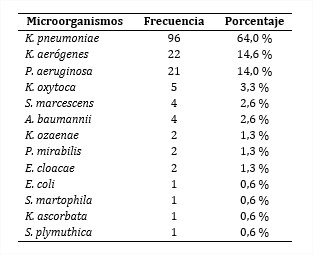
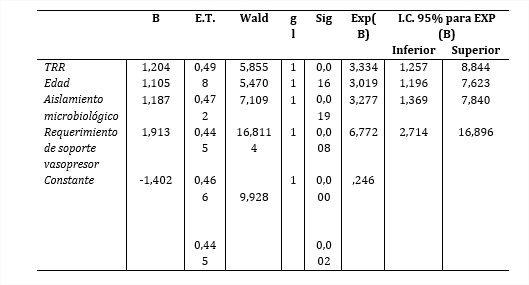
Resultados: El microorganismo aislado con más frecuencia fue K. Pneumoniae en 96 (64 %) pacientes. Fallecieron 100 (66,6 %) pacientes. La supervivencia luego del inicio de la sobreinfección a los 7, 14 y 21 días fue 83,1 %; 60,4 % y 48,7 % respectivamente, las variables predictivas de mortalidad resultaron ser la TRR (OR= 3,3), la edad (OR= 3,0), el aislamiento microbiológico de K. pneumoniae (OR= 3,2) y requerir soporte vasopresor al inicio de sobreinfección (OR= 6,7).
Conclusiones: La K. pneumoniae se asoció a la mayoría de las infecciones. El modelo de regresión de Cox implicó que; requerir TRR y soporte vasopresor a inicios de la sobreinfección, edad avanzada, e infección por K. pneumoniae, fueron predictores de mortalidad.
ABSTRACT
Introduction: Gram-negative bacilli are the most commonly related to bacterial superinfection in critically ill patients with COVID-19. Multidrug resistance in ICUs, emerges as a medical challenge.
Objective: To identify sociodemographic, epidemiological, clinical, microbiological and therapeutic factors associated with mortality, in patients superinfected by carbapenem-resistant gram-negative bacilli at El Tunal Hospital.
Methods: An observational, analytic cross-sectional study was carried out in 150 critically ill patients infected by COVID-19, with superinfection by carbapenem-resistant gram-negative bacilli CRGNB, from March 2020 to March 2022, the data were obtained from the clinical records of patients and the automated system Phoenix M50 that provided the isolations of CRGNB. The Regression of Cox was used to identify factors associated with the mortality, and Kaplan-Meier Curves, for analysis of survival.
Results: The isolated microorganism with more frequency was K. Pneumoniae in 96 (64%) patients. One hundred patients died (66.6%). The survival after the beginning of superinfection at 7, 14 and 21 days was 83.1%; 60.4% and 48.7% respectively, the predictive variable of mortality were the TRR (OR = 3,3), the age (OR = 3.0), the microbiologic isolation of K. pneumoniae (OR = 3.2) and to require vasopresor support at the beginning of superinfection (OR = 6.7).
Conclusions: The K. pneumoniae was associated with most of the infections. The Cox pattern of regression implied that; to require TRR and vasopresor support at the beginning of superinfection, advanced age, and infection by K. pneumoniae, were predictors of mortality.
INTRODUCCIÓN
La pandemia de COVID-19 contribuyó al aumento de la resistencia a los antimicrobianos en las UCI, observándose una presentación clínica más grave de las infecciones por enterobacterias productoras de carbapenemasas en pacientes con COVID-19.1
Diferentes estudios y contextos hospitalarios refieren que la mortalidad en pacientes críticamente enfermos con COVID-19 está en un rango de 15 %-78 %, alcanzando en sobreinfectados cifras superiores.2 Un estudio realizado en el Hospital Clinic de Barcelona por García-Vidal y colaboradores, muestra una tasa de sobreinfección bacteriana de 3,4 %, siendo más común en pacientes hospitalizados en UCI (56,8 %). Las infecciones más frecuentes fueron las bacteriemias (36 %), seguidas de neumonía intrahospitalaria (25 %) e infecciones urinarias (27 %), la neumonía asociada a ventilación mecánica (9 %). Los microorganismos más aislados: P. aeruginosa, E. coli y Klebsiella spp y los pacientes mayores de 67 años, con ERC, cáncer y tratados con tocilizumab o esteroides, tuvieron mayor incidencia de sobreinfección.3
Sin embargo, el estudio "Infecciones asociadas a la COVID-19 en pacientes hospitalizados" de la Universidad Nacional de Colombia, encontró que 13 % de los aislamientos de bacterias Gram negativas presentaban producción de enzimas tipo carbapenemasas.4
En el hospital El Tunal, la presencia de microorganismos multidrogo-resistentes representaba un problema en las UCI pre-pandemia, pero con la llegada de esta, las camas pasaron de 43 a 113, generando un aumento en las infecciones/colonizaciones por bacilos Gram negativos, reportándose cepas de K. pneumoniae, K. oxytoca, P. aeruginosa y E. cloacae, resistentes a carbapenémicos, no encontradas antes. Planteándose varias hipótesis sobre posibles causas o factores asociados que condicionasen subyacentes.
Es menester destacar que en el hospital El Tunal, existía durante el período pandémico escasa disponibilidad de antimicrobianos efectivos contra los microorganismos resistentes a carbapenémicos, no existían medios diagnósticos para determinar el tipo de carbapenemasa presente, ni herramientas de diagnóstico molecular que permitiesen una identificación rápida de la resistencia, dificultando el inicio oportuno de una terapia antibiótica adecuada, con riesgo de fracasar terapéuticamente, con impacto negativo en la morbi-mortalidad de los pacientes.
Todo ello puso a prueba tanto al personal salubrista como a los recursos materiales, sumándose, tasas elevadas de sobreinfecciones bacterianas por bacilos gram negativos, resistentes y no resistentes a los carbapenémicos, en pacientes con enfermedad crítica por COVID-19.
La presente investigación se justifica por la necesidad de conocer y abordar los factores asociados a la mortalidad en pacientes críticos con COVID-19 que presentaron sobreinfección bacteriana por BGNRC, hecho de gran relevancia en el contexto de la pandemia por SARS-COV2, pues la sobreinfección bacteriana, potenció el empeoramiento del pronóstico y el aumento de la morbimortalidad en estos pacientes.
En pacientes críticos con COVID-19, la presencia de sobreinfección bacteriana se constituyó en un desafío clínico debido a la dificultad para definir con certeza, su presencia. Los microorganismos Gram negativos, especialmente aquellos que muestran resistencia a los antimicrobianos, son los principales causantes de estas infecciones secundarias, la resistencia bacteriana, en particular a los carbapenémicos, ha surgido como un problema grave a nivel mundial, lo que complica aún más el cómo actuar ante estas infecciones.
A pesar de la creciente evidencia de la importancia de la sobreinfección bacteriana en pacientes críticos con COVID-19, existe escasez de conocimientos en cuanto a factores sociodemográficos, clínicos y microbiológicos que influyen en su aparición y en la mortalidad asociada. Esta investigación busca llenar ese vacío y proporcionar una mejor comprensión de los factores contribuyentes a la mortalidad en estos pacientes, además destaca la relevancia de este estudio en el contexto específico de la institución donde se llevó a cabo el mismo, pues se observó un aumento de las infecciones por BGNRC durante la pandemia de COVID-19, la identificación de factores asociados a la mortalidad de este grupo de pacientes permitirá impactar sobre los factores que sean modificables y mantener una estrecha vigilancia sobre los no modificables.
La resistencia antimicrobiana es hoy uno de los principales problemas de salud a nivel global, al que Colombia no escapa y la UCI de la institución gestora de la investigación tiene esta problemática como un evidente talón de Aquiles. Los resultados arrojados servirán de sustento para obtener medios diagnósticos, además de nuevas moléculas de antimicrobianos para enfrentar los problemas de resistencia, de ahí que este trabajo tenga como objetivo identificar los factores sociodemográficos, epidemiológicos, clínicos, microbiológicos y terapéuticos asociados a la mortalidad, en la población de pacientes críticos con infección por COVID-19, con sobreinfección por BGNRC.
MÉTODO
Se realizó un estudio observacional, retrospectivo, de corte transversal analítico, los datos se recogieron de las historias clínicas de los pacientes, además se procedió a la búsqueda de los aislamientos positivos para bacilos gram negativos con resistencia a carbapenémicos en el sistema automatizado Bact Alert/Vitek 2 del laboratorio de microbiología del hospital El Tunal, para este trabajo se tuvieron criterios de inclusión y exclusión tales como:
Criterios de inclusión:
- Pacientes de ambos sexos mayores de 18 años.
- Admisión en UCI entre marzo de 2020 a marzo de 2022.
- Prueba molecular RT-PCR SARS-CoV-2 positiva.
- Pacientes con presencia de sobreinfección del torrente sanguíneo, respiratorias o ambas luego de 48 horas de ser admitidos en UCI.
- Aislamiento microbiológico en muestras de sangre, del tracto respiratorio o ambas de BGNRC.
Criterios de exclusión:
- Pacientes con sobreinfección documentada menor a 48 horas de ingreso y 48 horas después de su egreso de la Unidad de Cuidados Intensivos.
- Muerte antes de 48 horas de ingreso a UCI.
- Pacientes que no requirieron ventilación mecánica invasiva.
El cálculo fue realizado a una muestra aleatoria de 150 individuos, suficiente para estimar, con una confianza del 99 % y una precisión de +/- 10 unidades porcentuales. Para el cálculo del mismo se utilizó la calculadora Epidat 3.1.
Se recogieron datos provenientes de los registros clínicos de los pacientes, los datos del aislamiento microbiológico y perfil de resistencia de los BGNRC se obtuvieron del sistema automatizado Bact Alert/Vitek 2 del laboratorio de microbiología, triangulándolos, con los de la base de datos que confirmaba la infección por COVID-19. La información obtenida fue vaciada en un cuestionario creado al efecto, registrada luego en una hoja de cálculo de Excel.
Para el control de errores y sesgos se procedió a asegurar que el registro de los datos cumpliese al menos con cuatro criterios: Validez, Exactitud, Confianza y Calidad y para lograr realizar la limpieza, preparación y transformación de los datos se utilizó el software OpenRefine.
Cabe agregar que el procesamiento y análisis de los datos fueron descritos con frecuencias relativas y absolutas dadas las características de las variables. Para las cualitativas, la asociación de variables sociodemográficas y clínicas con la sobreinfección bacteriana se empleó la prueba de Chi-cuadrado de Pearson o la prueba de Chi-cuadrado para tendencia. Para las cuantitativas, la distribución y la asociación, a través de medias o medianas (prueba T-student o test de U de Mann-Whitney).
En el análisis de supervivencia y sus especificidades se emplearon las curvas de Kaplan-Meier, la prueba de Log-Rank de Mantel-Haenszel, fue utilizada para comparar la supervivencia entre los grupos, para variables categóricas, la regresión de Cox permitió analizar la relación entre las variables explicativas y la supervivencia del paciente.
Para la asociación entre la exposición de interés y los desenlaces se emplearon modelos lineales generalizados (glm) según la naturaleza de la variable de interés y la medida epidemiológica a calcular. Para estimar los factores asociados a la mortalidad se utilizó un glm familia: binomial link:logit, se calcularon los OR, con su intervalo de confianza al 95 % (IC95 %). El modelo se analizó de manera simple/cruda y ajustada para confusores; acudiéndose al software SPSS para los análisis estadísticos bivariados y multivariados.
Se estimaron los Hazard Ratio (HR), con intervalos de confianza 95 %, realizándose análisis uni/multivariados para evaluar asociación de variables explicativas. Un HR > 1 indica mayor riesgo de fallecimiento, si HR < 1, lo contrario.
En cuanto a las consideraciones éticas se tomó como fundamento la Resolución número 008430 de 1993, dictada por el ministro de salud de la República de Colombia, el título II, capítulo 1, artículo 11, esta es una investigación sin riesgo. No hubo modificación intencionada de las variables biológicas, fisiológicas, o sociales de los casos seleccionados para el estudio, asegurándose además la autonomía, el respeto por las personas, la confidencialidad, la beneficencia y la justicia.
RESULTADOS
Existió predominio de los pacientes de los grupos de edades 45-64 años y los de 65 o más años representando 46 % y 40 % respectivamente, con una mediana de 62 años. El 30,7 % requirió terapia de reemplazo renal, el 55,3 % necesitó traqueostomía, el 50 % presentó al menos una comorbilidad; HTA, Diabetes Mellitus, Obesidad y EPOC, las más frecuentes.
La media de estadía en UCI de 32 días, la media del diagnóstico de sobreinfección por BGNRC luego del ingreso a UCI fue de 11 días. La media de las escalas predictoras de mortalidad al ingreso a UCI fue para SAPS II de 44, APACHE II de 17,5 y SOFA de 7,1, en 49,3 % de los pacientes se documentó el aislamiento en secreción orotraqueal (SOT), sin embargo 39,3 % de los aislamientos ocurrió en sangre, fallecieron 100 (67 %) pacientes, y egresaron vivos 50 (33 %) pacientes.
El microorganismo aislado con más frecuencia fue K. pneumoniae en 96 pacientes (64 %); seguido de K. aerógenes y P. aeruginosa con 14,6 % y 14 % respectivamente.
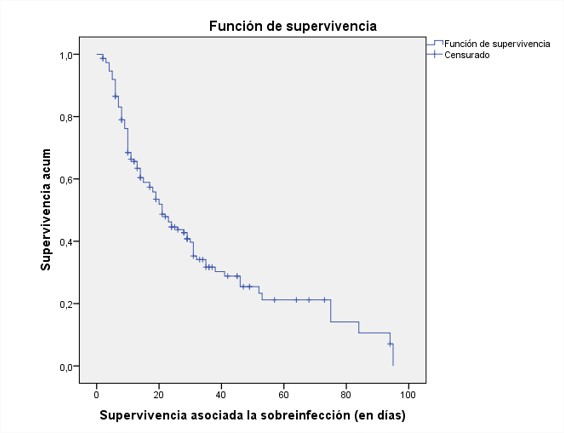
Figura 1. Curva de Kaplan-Meier para análisis de supervivencia asociada a la sobreinfección
La probabilidad de supervivencia luego del inicio de la sobreinfección a los siete, 14 y 21 días fue 83,1 %; 60,4 % y 48,7 % respectivamente, al mes y a los dos meses fue de 39,7 % y 21,2 % respectivamente.
Supervivencia asociada a etiología microbiológica
Al comparar la supervivencia según etiología microbiológica, pacientes con aislamientos de K. pneumoniae vs. otros microorganismos se encontró diferencia significativa usando la prueba de Log-Rank (p=0,001).
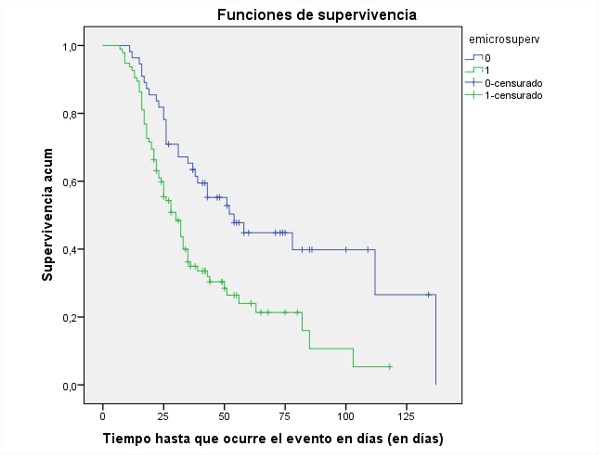
Figura 2. Curva de Kaplan-Meier para análisis de supervivencia según etiología microbiológica, (0 corresponde a aislamiento de microorganismos distintos a K. pneumoniae; 1 corresponde a aislamiento de K. pneumoniae)
Las variables predictivas de mortalidad fueron: la TRR, edad, el aislamiento microbiológico y el requerimiento de soporte vasopresor; en tal sentido se interpreta que fue 3,3 veces más probable fallecer en los enfermos con TRR que aquellos que no necesitaron (OR= 3,3; IC 95 %: 1,2-8,8). De igual forma, fue 3,0 veces más probable el deceso en los enfermos con edad igual o superior a 60 años que los que tenían menor edad (OR= 3,0; IC 95 %: 1,1-7,6). Los enfermos con aislamiento de K. pneumoniae tuvieron 3,2 veces más probabilidad de fallecer (OR= 3,2; IC 95 %: 1,3-7,8). Los enfermos con requerimiento de soporte vasopresor al inicio de la sobreinfección presentaron un riesgo de morir del 570 %, comparado con aquellos que no necesitaron.
DISCUSIÓN
Gómez-Simmonds et al., en estudio realizado en Nueva York encontraron que la mayoría de los pacientes del estudio eran de la tercera edad (media de 67 años). La fuente de infección más común fue el tracto respiratorio, 54,0 % de los pacientes desarrolló bacteriemia. La K. pneumoniae fue el microorganismo que más se aisló, con presencia de carbapenemasa tipo KPC-2 y KPC-3.5
Montrucchio y colaboradores publicaron siete casos de pacientes con infección por COVID-19 con hisopado rectal e infección invasiva por K. pneumoniae resistente a carbapenémico la mediana de SOFA, SAPS, y APACHE II al momento de ser admitidos en UCI fue 12, 54 y 25 respectivamente. El tiempo medio entre el ingreso a la UCI y la aparición de la sobreinfección por los bacilos mencionados fue de 12 días, otros estudios sugieren que la aparición de estas infecciones nosocomiales en pacientes con COVID-19 generalmente ocurre entre los siete y 14 días de hospitalización, especialmente en quienes requieren ventilación mecánica invasiva o tratamientos invasivos.6 La importancia de esta variable radica en mantener una vigilancia clínica y paraclínica que permita establecer un diagnóstico y una terapéutica temprana impactando la mortalidad.
Algunas de las comorbilidades presentes en los pacientes se ha documentado que agravan el pronóstico, teniendo en algunos casos impacto directo en la mortalidad, y hay estudios donde las enfermedades crónicas no transmisibles constituyen factores asociados a la mortalidad en pacientes con SARS-Cov-2 y sobreinfección por enterobacterias productoras de carbapenemasa. Diferentes grupos de investigación, describen resultados muy similares a los de la presente investigación, siendo las enfermedades cardiovasculares, la EPOC, la diabetes mellitus tipo 2 y la obesidad las entidades más frecuentes entre los pacientes de los estudios citados.7,8,9
Un estudio italiano, en pacientes con COVID-19 hospitalizados en la UCI con infecciones por A. baumannii multirresistentes muestra un predominio del sexo masculino y de la tercera edad, resultados coincidentes con los encontrados en la presente investigación. En relación con variables clínicas los scores SAPS y SOFA tuvieron una media (DE) de 33,7 (15,5) y 5,3 (2,9) respectivamente, conectadas estas cifras con la estadía hospitalaria. Se observa como resultado del análisis multivariado con regresión de Cox, que el lactato mayor a 2 mmol/l al momento de iniciar la infección, la colonización por A. baumannii y la terapia con esteroides se asociaron con la mortalidad a los 30 días.8 En el presente estudio no fue posible evaluar el impacto de los esteroides en la sobreinfección, pues la inmensa mayoría de los pacientes recibió terapia con corticoides, sin embargo, se asume el uso generalizado de estos en los pacientes con infección por SARS-Cov2, a partir de las recomendaciones del estudio Recovery como una de las causas que dispararon las infecciones en pacientes críticos. Igualmente se realizó un análisis de supervivencia a los 30 días, con una tasa de 18,8 %, quizás la menor tasa enunciada por dicho estudio de referencia. Al compararlo con lo hallado en la presente investigación, sugiere que ello puede estar en relación con el agente microbiológico, pues está bien documentada la alta mortalidad de las infecciones por A. baumannii.
Otra pesquisa de cohorte, observacional y retrospectivo con pacientes infectados por Acinetobacter ssp. con resistencia a carbapenémicos que recibieron cefiderocol desarrollado en Italia, España, Francia y Alemania, reportó una supervivencia a los 28 días para el grupo de pacientes con COVID-19, de 41,7 %9 la que fue mayor que la reportada en el presente trabajo, sin embargo, al evaluarse exclusivamente la supervivencia asociada a la sobreinfección, los resultados son similares. Se considera que el cefiderocol, pudo influir en estos resultados.
Un estudio realizado en Italia mostró que la prevalencia de K. pneumoniae resistente a carbapenémico aumentó durante el pico de la pandemia debido a la alta utilización de antibióticos y el hacinamiento.7 En un hospital de Nueva Delhi también se documentó un aumento de las infecciones por K. pneumoniae resistente a carbapenémicos en pacientes con COVID-19, la sobrecarga de pacientes y el uso indiscriminado de antibióticos fueron factores claves en la propagación de las infecciones. Estudios de varias regiones han informado sobre un aumento de la resistencia a los carbapenémicos dominada principalmente por cepas de K. pneumoniae, que se produjeron principalmente en unidades de cuidados intensivos que trataban a pacientes con COVID-19 grave.10
En el orden de las ideas anteriores, otra investigación de casos y controles refiere una mortalidad en UCI del 76,2 %, en la misma los análisis de regresión de Cox univariado y multivariado, revelaron que la obesidad, la puntuación SOFA, el número total de comorbilidades, el recuento absoluto de leucocitos y la PCR, fueron factores de riesgo independientes, para aumentar la mortalidad de los pacientes. La probabilidad de supervivencia al mes fue inferior al 30 %.10 Otro estudio realizado en el Hospital Ramón Cajal reportó una mortalidad del 43,3 % en el grupo de pacientes con COVID-19 e infecciones por enterobacterias productoras de carbapenemasas.11 Ergen, Kocoglu et al., reportaron un brote de K. pneumoniae resistente a carbapenémicos en Turquía,12 en este estudio la presencia de un catéter de hemodiálisis femoral se asoció fuertemente a infecciones invasivas por K. pneumoniae resistentes a carbapenémicos, encontrándose una asociación significativa entre la vejez y la infección por K. pneumoniae resistente a carbapenémicos propiciando la mortalidad.
Obsérvese también la disparidad de resultados con relación a la mortalidad, encontrando estudios que reportan indistintamente mortalidad inferior o mayor a la de la presente serie. Puede decirse que, la variabilidad de las tasas de mortalidad se debe a una interacción compleja entre factores relacionados con la gravedad de las infecciones, las condiciones de salud previa, la resistencia antimicrobiana, la calidad de los servicios de salud y la respuesta inmunológica de los pacientes, la explicación abarca aristas diferentes: condiciones subyacentes y comorbilidades, severidad de la infección por COVID-19, la robustez de los sistemas de salud y el acceso a tecnologías diagnósticas y a nuevos antibióticos para tratar las infecciones por microorganismos productores de carbapenemasas.
Autores como Ficik et al., en un estudio desarrollado en el Hospital Militar Central de Ruzomberok registraron una tasa de mortalidad de casi 71 % entre los pacientes con COVID-19 con soporte ventilatorio invasivo y desarrollaron neumonía asociada a la ventilación causada por K. pneumoniae resistente a carbapenémico.13 Varios estudios reportan la neumonía asociada a la ventilación como el foco de infección más frecuente en pacientes con infección secundaria por COVID-19.14,15 Este dato es de considerar, pues durante la pandemia, identificar neumonía asociada a la ventilación resultaba complicado, pues no pocas veces la sintomatología de la infección primaria se superponía con la sobreinfección y el diagnóstico radiológico se dificultaba por similitud de los cambios pulmonares. Un enfoque multidisciplinario que combinara los parámetros ventilatorios con estudios microbiológicos y clínicas avanzadas era esencial para hacer un diagnóstico temprano y más preciso, el CREVID reportó una mortalidad hospitalaria del 41,5 % y una mortalidad a los 30 días del 33,3 %.7
En el análisis de regresión de Cox, la neumonía adquirida en el hospital y la neumonía asociada a la ventilación en comparación con la infección del tracto urinario, infección del torrente sanguíneo en comparación con la infección del tracto urinario, la linfopenia al ingreso y la edad, fueron predictores de mortalidad a los 30 días.
Entre las fortalezas del presente estudio está el tamaño de la muestra; 150 casos permiten realizar análisis estadísticos robustos y posibilita identificar patrones significativos, en ese mismo orden sobresale internacionalmente por ser de los que más pacientes incluyó, con resistencia a carbapenémicos en el contexto pandemia por COVID-19. También refleja un análisis integral de los factores propiciadores de la mortalidad y ayuda a comprender cómo estas infecciones complican el curso clínico de estos pacientes cabe destacar que sus resultados habrán de influir directamente en las prácticas clínicas en las UCI, propiciando identificar factores que impactan en la mortalidad y tomar decisiones para afrontar infecciones nosocomiales complicadas, tal identificación, podría predecir qué pacientes tienen mayor riesgo de desenlaces adversos e intervenir tempranamente. Los hallazgos sobre la interacción entre COVID-19 y la resistencia bacteriana a los carbapenémicos, incidirían en la formulación de políticas de control (institucionales/distritales) de las infecciones nosocomiales y el uso adecuado de antibióticos, elemento trascendental en la era postpandemia. Los elementos mencionados hacen que el estudio sea un aporte valioso para las investigaciones salubristas y la práctica clínica, en el contexto de enfermedades infecciosas y COVID-19.
A MODO DE CONCLUSIÓN
Se puede expresar que la K. pneumoniae se asocia a la mayoría de las infecciones. La regresión de Cox implica que; requerir TRR y soporte vasopresor a inicios del proceso sobreinfeccioso, edad avanzada, e infección por K. pneumoniae, son predictores de mortalidad.
REFERENCIAS BIBLIOGRÁFICAS
- Farfour E, Lecuru M, Dortet L, Le Guen M, Cerf C, Karnycheff F, et al. SARS-CoV-2 Hospital Foch study group. Carbapenemase-producing Enterobacterales outbreak: Another dark side of COVID-19. American journal of infection control. 2020[citado 08/01/2025];48(12):1533-36. Disponible en: https://doi.org/10.1016/j.ajic.2020.09.015
- Chaddha U, Kaul V, Agrawal A. What is the True Mortality in the Critically Ill Patients with COVID-19?. Indian journal of critical care medicine: peer-reviewed, official publication of Indian Society of Critical Care Medicine. 2020[citado 08/01/2025];24(6):383-84. Disponible en: https://www.sciencedirect.com/science/article/pii/S1876034124002673
- Garcia Vidal C, Sanjuan G, Moreno García E, Puerta Alcalde P, Garcia Pouton N, Chumbita M, et al. Incidence of co-infections and superinfections in hospitalized patients with COVID-19: a retrospective cohort study. Clinical microbiology and infection: the official publication of the European Society of Clinical Microbiology and Infectious Diseases. 2021[citado 08/01/2025];27(1):83-8. Disponible en: https://diposit.ub.edu/server/api/core/bitstreams/146984c1-2b03-446d-9722-fc2866102bff/content
- Aguilera Calzadilla Y, Díaz Morales Y, Ortiz Díaz LA, Gonzalez Martínez OL, Lovelle Enríquez OA, Sánchez Álvarez ML. Infecciones bacterianas asociadas a la COVID-19 en pacientes de una unidad de cuidados intensivos. Rev Cub Med Mil. 2020[citado 12/01/2025];49(3). Disponible en: https://revmedmilitar.sld.cu/index.php/mil/article/view/793/543
- Gomez Simmonds A, Annavajhala MK, McConville TH, Dietz DE, Shoucri SM, Laracy JC, et al. Carbapenemase producing Enterobacterales causing secondary infections during the COVID-19 crisis at a New York City hospital. The Journal of antimicrobial chemotherapy. 2021[citado 12/01/2025];76(2):380-4. Disponible en: https://www.researchgate.net/publication/347296222_Carbapenemase-producing_Enterobacterales_causing_secondary_infections_during_the_COVID-19_crisis_at_a_New_York_City_hospital
- Montrucchio G, Corcione S, Sales G, Curtoni A, De Rosa FG, Brazzi L. Carbapenem-resistant Klebsiella pneumoniae in ICU-admitted COVID-19 patients: Keep an eye on the ball. Journal of global antimicrobial resistance. 2020[citado 12/01/2025];23:398-400. Disponible en: https://www.mdpi.com/2077-0383/10/10/2067
- Falcone M, Suardi LR, Tiseo G, Galfo V, Occhineri S, Verdenelli S, et al. Superinfections caused by carbapenem-resistant Enterobacterales in hospitalized patients with COVID-19: a multicentre observational study from Italy (CREVID Study). JAC- resistance. 2022[citado 12/01/2025];4(3): dlac064. Disponible en: https://academic.oup.com/jacamr/article/4/3/dlac064/6608987
- Russo A, Gavaruzzi F, Ceccarelli G, Borrazzo C, Oliva A, Alessandri F. Multidrug-resistant Acinetobacter baumannii infections in COVID-19 patients hospitalized in intensive care unit. Infection. 2022[citado 12/01/2025];50:83-92. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC8236000/
- Giannella M, Verardi S, Karas A, Abdel Hadi H, Dupont H, Soriano A, et al. Carbapenem-Resistant Acinetobacter spp Infection in Critically Ill Patients With Limited Treatment Options: A Descriptive Study of Cefiderocol Therapy During the COVID-19 Pandemic. Open forum infectious diseases, 2023[citado 21/10/2024]10(7), ofad329. Disponible en: https://www.researchgate.net/publication/372134646_CarbapenemResistant_Acinetobacter_spp_Infection_in_Critically_Ill_Patients_with_Limited_Treatment_Options_a_Descriptive_Study_of_Cefiderocol_Therapy_During_the_COVID-19_Pandemic
- Ahmed T, A Afifi S, Hassaneen AM, Radwan M, Ateya HH, Ibrahim DA, et al. Carbapenem-resistant Klebsiella pneumoniae in COVID-19 patients admitted to intensive care units of Zagazig University Hospitals. Microbes and Infectious Diseases. 2023[citado 12/05/2024];5(4):1240-52. Disponible en: https://scispace.com/pdf/carbapenem-resistant-klebsiella-pneumoniae-among-patients-2hsptkpw.pdf
- Pintado V, Ruiz-Garbajosa P, Escudero-Sanchez R, Gioia F, Herrera S, Vizcarra P, Moreno S. Carbapenemase-producing Enterobacterales infections in COVID-19 patients. Infectious Diseases. 2021[citado 12/10/2024];54(1):36-45. Disponible en: https://scispace.com/pdf/carbapenem-resistant-klebsiella-pneumoniae-among-patients-2hsptkpw.pdf
- Aretha D, Rizopoulou S, Leonidou L, Kefala S, Karamouzos V, Lagadinou M, et al. Incidence of Carbapenem-Resistant Gram-Negative Bacterial Infections in Critically Ill Patients with COVID-19 as Compared to Non-COVID-19 Patients: A Prospective Case-Control Study. Critical care research and practice. 2024[citado 18/11/2025];7102082. Disponible en: https://onlinelibrary.wiley.com/doi/epdf/10.1155/2024/7102082
- Ficik J, Andrezál M, Drahovská H, Böhmer M, Szemes T, Liptáková A, et al. Carbapenem-Resistant Klebsiella pneumoniae in COVID-19 Era-Challenges and Solutions. Antibiotics (Basel, Switzerland). 2023[citado 18/11/2025];12(8):1285. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC10451955/pdf/antibiotics-12-01285.pdf
- Vijay S, Bansal N, Rao BK, Veeraraghavan B, Rodrigues C, Wattal C, et al. Secondary Infections in Hospitalized COVID-19 Patients: Indian Experience. Infection and Drug Resistance. 2021[citado 18/07/2025];14:1893-03. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC8164345/pdf/idr-14-1893.pdf
- Abdollahi A, Aliramezani A, Salehi M, Norouzi Shadehi M, Ghourchian S, Douraghi M. Co-infection of ST2IP carbapenem-resistant Acinetobacter baumannii with SARS-CoV-2 in the patients admitted to a Tehran tertiary referral hospital. BMC infectious diseases. 2021[citado 18/07/2025];21(1):927. Disponible en: https://doi.org/10.1186/s12879-021-06642-2
Conflicto de intereses
Los autores declaran que no existe conflicto de intereses.
Contribución de los autores
Carlos Olivers Cobián Caballero: creación de la idea científica, recolección, análisis y procesamiento de los datos, búsqueda bibliográfica, así como presentación de la información, redacción del informe final (40 %).
Lázaro Ibrahim Romero García: Análisis y procesamiento de los datos (15 %).
Carlos Alberto Morales Pertuz: búsqueda bibliográfica, revisión de antibiogramas para confirmación de fenotipos bacterianos con resistencia a carbapenémicos (15 %).
John Edison Parra Mancipe: Revisión del dato primario (10 %).
Giovanni Rodríguez Leguizamón: procesamiento de los datos, presentación de la información, redacción del informe final (20 %).
Revisores: Dr.C. Cesar E. Castellanos, Dr.C. Adolfo Rafael Lambert Delgado
Corregido por: MSc Delaine Núñez Carbonell